El marco de razonamiento clínico de Bobath: Un modelo de ciencia de sistemas para abordar la complejidad de los trastornos del neurodesarrollo incluida la parálisis cerebral
Translated to Spanish by Leonor Antonietti. DOI: 10.1111/dmcn.15748
Resumen
La actual práctica de desarrollo Bobath recomendada dentro del Marco de Razonamiento Clínico Bobath (BCRF) puede conceptualizarse utilizando la visión de la ciencia de los sistemas. Proporciona, así, una perspectiva holística de la interrelación e interconexión de las variables asociadas con la discapacidad aparecida durante la infancia. El BCRF se define como un marco exhaustivo de razonamiento clínico que puede aplicarse para ayudar a comprender las relaciones entre los dominios de la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud, cómo se puede influir en esos dominios y cómo influyen entre sí. El BCRF es un sistema de observación transdisciplinario y de razonamiento práctico que da lugar a un plan de intervención. Esto proporciona una comprensión holística de la complexidad de las situaciones asociadas a trastornos como la parálisis cerebral (PC) y la base para la gestión y habilitación a lo largo de la vida de personas que viven con trastornos neurológicos. El razonamiento clínico utilizado por el BCRF se basa en los importantes factores contextuales del individuo y su entorno social, principalmente la unidad familiar. Se basa en la comprensión de las interrelaciones entre el desarrollo típico y atípico, la fisiopatología (sensoriomotora, cognitiva, conductual) y la neurociencia, así como el impacto de funciones y estructuras corporales sobre la actividad y la participación. El modelo de ciencia de sistemas del BCRF es una forma útil de comprender y responder a la complejidad de la parálisis cerebral, con el objetivo global de optimizar la experiencia vivida de todo individuo en cualquier contexto.
Abreviaturas
-
- BCRF
-
- Bobath Clinical Reasoning Framework
-
- ICF
-
- Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud
-
- NDT
-
- Neuro-Developmental Tratamiento
Lo que aporta este documento
- La ciencia de sistemas puede representar visualmente la complejidad de la parálisis cerebral (PC) y el enfoque holístico del Modelo de Razonamiento clínico dando la posibilidad de predecir el impacto de la intervención y ayudando a comprender y responder a la complejidad de la PC.
- El objetivo del modelo de ciencia de sistemas es optimizar la experiencia vivida por todo individuo en cualquier contexto.
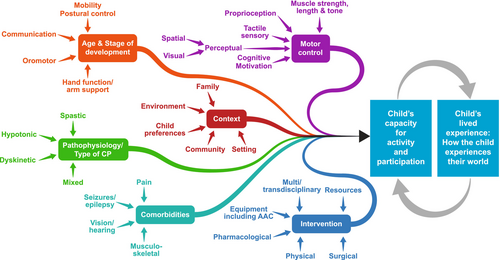
La experiencia vivida por el niño depende de muchos factores que contribuyen a su capacidad de actividad y participación. El lado izquierdo de la figura muestra los muchos elementos presentes en diversos grados que contribuyen a la complejidad individual de la PC y enfatiza la necesidad de una intervención hecha a medida. Abreviaturas: CAA, comunicación aumentativa y alternativa; PC, parálisis cerebral.
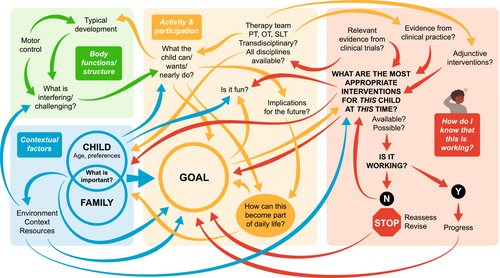
Modelo del Marco de Razonamiento Clínico de Bobath (BCRF) para Bobath pediátrico basado en la ciencia de sistemas. El niño, la familia y sus objetivos ocupan un lugar central en las numerosas variables que están interconectadas e impactan en la selección de intervenciones y el logro de objetivos. Se muestran los distintos factores relacionados de la Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud: actividad y participación (naranja); factores contextuales (azul); y función y estructura del cuerpo (verde). Los factores de intervención están sombreados en rojo. Abreviaturas: OT, terapeuta ocupacional; PT, fisioterapeuta; SLT, logopeda y lenguaje.
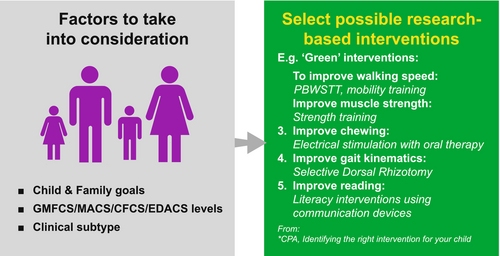
La intervención basada en la investigación clínica conduce a un enfoque de prescripción lineal de la intervención.30 Abreviaturas: CFCS, Sistema de Clasificación de Funciones de Comunicación; EDACS, Sistema de Clasificación de Capacidad para Comer y Beber; GMFCS, Sistema de Clasificación de la Función Motora Gruesa; MACS, Sistema de Clasificación Manual de Habilidades; PBWSTT, entrenamiento en cinta de marcha con soporte parcial del peso corporal.
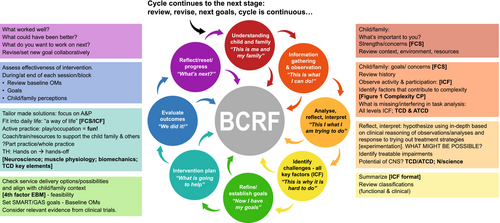
El ciclo de razonamiento clínico adaptado al Marco de Razonamiento Clínico de Bobath. Abreviaturas: ATCD, niño con desarrollo atípico; SNC, sistema nervioso central; MBE, medicina basada en evidencia; FCS, Servicio Centrado en la Familia; GAS, escala de consecución de objetivos; ICF, Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud; OM, medidas de resultado; INTELIGENTE, Específico, Medible; Realizable; Metas relevantes; TCD, niño con desarrollo típico.
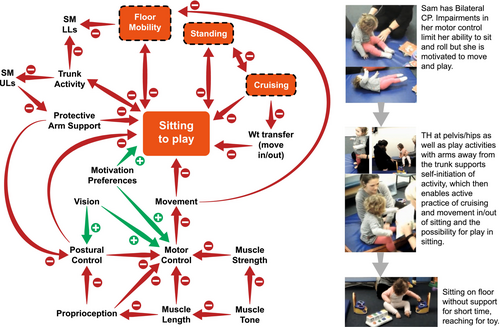
Bucles causales simples de algunos de los factores que contribuyen a las deficiencias de la actividad motora que deben manejarse para lograr el objetivo de independencia al sentarse para jugar dentro de la sesión de tratamiento (Apéndice S1, estudio de caso clínico 1). Abreviaturas: PC, parálisis cerebral. SM, movimiento selectivo; TH, herramienta terapeutica de las manos del adulto; UL, miembros superiores; LL, miembros inferiores.
En un contexto de la vida real, los terapeutas deben aplicar a su práctica evidencia clínica y un marco teórico. Los conocimientos clínicos y la experiencia son, frecuentemente, componentes olvidados en los modelos de practica basada en la evidencia porque resulta difícil de estandarizarlo y ponerlos en uso (operacionalizar significa utilizar procesos de investigación especifica). Esta dificultad para hacer operativos los marcos teóricos son evidente en el caso del Modelo de Razonamiento Clínico de Bobath (BCRF) y el Tratamiento del Desarrollo Neurológico (NDT). Hay diversidad de prácticas en la forma en que términos se entienden, se aplican y se ponen en práctica. Dado que muchas familias y terapeutas abogan por la continuación Bobath y el NDT,1 es importante aclarar los principios de la práctica para resolver los conceptos erróneos que podrían impedir los procedimientos de investigación interpretativos específicos cuyo valor epistémico y clínico pueda evaluarse mediante estudios futuros.
Esta revisión se centra en un modelo recomendado para la práctica de Bobath en los trastornos del desarrollo, denominado BCRF. Recientemente se ha enmarcado en un enfoque de ciencia de sistemas para satisfacer la complejidad de la parálisis cerebral (PC) y los trastornos del neurodesarrollo. La naturaleza exhaustiva del razonamiento clínico es uno de los componentes básicos del BCRF, que desde 2001 se aplica a los dominios de la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF).2 Destaca la importancia de identificar objetivos de participación para apoyar la implicación de las personas en actividades cotidianas significativas.3 Este documento busca clarificar como el razonamiento del BCRF intenta contribuir a la mejora la calidad de las intervenciones terapéuticas.
CONTEXTO HISTÓRICO
Los cimientos del BCRF se remontan a la labor pionera de Berta y Karel Bobath hace ocho décadas. Berta y Karel Bobath aportaron un enfoque fundamentalmente nuevo a la intervención para las personas con una discapacidad neurológica, en particular la parálisis cerebral, Pasando de la compensación a la habilitación o rehabilitación. Su hipótesis era que el sistema nervioso central tiene la posibilidad de modificarse en respuesta a la experiencia, con una mejora de la función, de donde emerge el concepto conocido como plasticidad, con el que ahora estamos muy familiarizados.4 Esto era esencialmente diferente de los enfoques compensatorios que predominaban en aquella época. Otros elementos singulares de Bobath fueron el enfoque transdisciplinario de la formación y el tratamiento (fisioterapeutas, terapeutas del habla y del lenguaje y terapeutas ocupacionales entrenando y trabajando juntos). La comprensión de la complejidad de la PC, con sus implicaciones motoras, sensoriales, perceptuales, cognitivas, emocionales, de comportamiento, y la adopción de una perspectiva de la vida, no sólo considerando el funcionamiento del niño en el presente, sino también predecir a largo plazo, en la edad adulta. Entonces, como hoy, el objetivo era “ayudar al niño a desarrollar todo su potencial”4 y mantenerlo el mayor tiempo posible.
La comprensión de la importancia de la función ha progresado desde entonces y ha sido ampliada por otros. En la actualidad el modelo de la CIF y nuestra apreciación de la importancia de la participación. Ahora también entendemos que la participación en la sociedad es polifacética y no depende únicamente de la función y estructura corporales o de la actividad de la CIF.
Los Bobath fueron increíblemente generosos al compartir sus conocimientos sin licencia, lo que permitió que el concepto se difundiera y se extendiera por todo el mundo. Sin embargo, la difusión mundial de la NDT también trajo consigo retos y divergencias.
Con el tiempo, surgieron diferencias en la enseñanza y la practica Bobath, con una división global entre “NDT” y “Bobath”, En muchos países, una separación entre el enfoque pediátrico y el de adultos. No existía una norma universal para enseñar y seguir practicando el Bobath para garantizar su coherencia y fidelidad. Además, Bobath y NDT a menudo no se practican según lo previsto.5-7 Esta diversidad en la práctica y la enseñanza iniciada por los Bobath, y el cambio en el paisaje y el lenguaje de la neuro discapacidad pediátrica son retos para entender la terapia BCRF y cómo puede aplicarse a los contextos actuales para las familias, terapeutas, investigadores y proveedores de servicios.7, 8 Esta falta de consenso o una definición clara, junto con la divergencia en la práctica y la enseñanza, ha dificultado la interpretación y generalización de los resultados comunicados. A ello se suman las deficiencias de la metodología de investigación que han dado lugar a reseñas desfavorables en la literatura, incluída la petición de detener las prácticas debido a que no se basan en la evidencia.9, 10
EL BCRF
En 2022, en respuesta a los retos aquí expuestos, un grupo internacional de profesionales y tutores pediátricos de Bobath del Reino Unido, Sudáfrica, Australia y Nueva Zelanda intentaron definir y hacer operativa su práctica de Bobath. De los intercambios y discusiones de este grupo surgió la propuesta que la terapia Pediátrica Bobath actual se denominara BCRF, con el objetivo de definir y operacionalizar el modelo.
Las revisiones bibliográficas revelaron varios modelos recientes para el BCRF y NDT, incluyendo dos para adultos,11, 12 y uno combinado para adultos y pediatría de la Asociación NDT pediátrica.13 Estos modelos no coincidían con la perspectiva del grupo sobre BCRF en desarrollo.
DEFINICIÓN DEL MODELO BCRF
Históricamente, los Bobath no definieron el enfoque de manera que pudiera ser operacionalizado; sugirieron que la forma de pensar era más importante que el uso de técnicas. Esta perspectiva sigue formando parte de la práctica de Bobath pero hasta ahora, no había sido expuesta con claridad, siendo necesario actualmente, de expresarlo en un lenguaje contemporáneo.
El reto actual para la práctica de Bobath es conceptualizar el modelo que sustenta este sistema terapéutico.8 La investigación bibliográfica condujo a la ciencia de sistemas14-16 (también denominada teoría de sistemas), que en los últimos años se ha aplicado a la atención sanitaria. Se ha utilizado con éxito para comprender la complejidad de la fisiopatología de la conmoción cerebral en las lesiones cerebrales adquiridas15, 16 y para apoyar el desarrollo de una comprensión compartida de los factores ambientales y la salud infantil.14 La ciencia de sistemas ofrece una forma de definir y describir la terapia Bobath para reflejar su enfoque en el razonamiento clínico dentro de la complejidad.17 La BCRF se define, así como un modelo de razonamiento clínico exhaustivo que puede aplicarse para ayudar a comprender las relaciones entre los dominios de la CIF, cómo se puede influir en esos dominios y cómo influyen unos en otros para cambiar el resultado global del individuo.
Esto nos lleva a una comprensión holística de la complejidad de la situación de las personas con trastornos del desarrollo y proporciona la base para la intervención, la gestión y habilitación a lo largo de la vida de las personas con trastornos neurológicos.
COMPRENSIÓN DE LA PC COMO UN TRASTORNO COMPLEJO
El BCRF se ha utilizado especialmente en el contexto de los niños con parálisis cerebral. Aunque la PC es un trastorno heterogéneo de etiología compleja.18-20 Comprender esto y cómo influye en la experiencia de vida de las personas con PC, es una propiedad emergente de un sistema y un área de conocimiento nueva y emergente. El BCRF es un modelo que aplica el razonamiento clínico a ese sistema y comprende cómo las intervenciones pueden modificar el sistema y optimizar el resultado.
La complejidad es el resultado de las numerosas variables que determinan la capacidad de actividad y participación. Esto se ilustra en la figura 1, en la que la atención se centra en el niño y en lo que puede hacer.
El BCRF puede responder a la parálisis cerebral, un trastorno complejo que requiere una comprensión y una gestión interdisciplinares y reconoce que esta complejidad necesita de una gestión holística, que a menudo aborda múltiples factores simultáneamente. La PC no puede verse como una entidad única con una serie de soluciones únicas e independientes. La práctica de Bobath es un sistema de intervenciones cuyos numerosos ingredientes se incluyen en se adapten mejor a cada persona y a la forma en que se ofrecen.8 Por lo tanto, no se puede comparar con un tratamiento único como la neurotoxina botulínica A o la terapia de movimiento inducido por restricción. El BCRF no debe evaluarse como una intervención única sino como un sistema de intervenciones.
La teoría de sistemas es muy adecuada para dilucidar la complejidad de la PC. La ventaja de utilizar la ciencia de sistemas y sus herramientas como forma de ver la CP es que facilita la comprensión de las interacciones de todos los componentes del sistema, tanto de forma lineal como no lineal, lo que supone un enfoque ventajoso ante la complejidad de la intervención. Planificación para niños con parálisis cerebral. Por ejemplo, un período de terapia de movimiento inducida por restricciones por sí sola puede tener un efecto limitado si no se tienen en cuenta las variables del funcionamiento sensorial, el entorno familiar y escolar, la motivación y el control muscular selectivo.21
El BCRF proporciona un marco no lineal para responder a esta forma de entender la PC, en términos de encontrar las intervenciones y el manejo correctos, administrados de la manera correcta en el momento adecuado, para cada niño, y considerando sus objetivos generales.
La Figura 2 muestra cómo se puede aplicar el BCRF a esta visión de ciencia de sistemas de la PC e ilustra una perspectiva holística sobre la interrelación e interconexión de las variables asociadas con la PC. El modelo demuestra cómo estas conexiones entre muchos factores determinan cuál de las muchas intervenciones y opciones de tratamiento basadas en investigaciones se adaptará mejor al individuo y cómo se administrarán mejor. También demuestra que el centro de la terapia es el niño, la familia y los objetivos que son importantes para ellos de acuerdo con el principio de los servicios centrados en la familia.22 Las relaciones entre los factores de cada uno de los ámbitos de la CIF se identifican y exploran para comprender dónde, cuándo y cómo pueden aplicarse las intervenciones para lograr los resultados de participación deseados. Esto puede implicar la intervención en un solo dominio de la CIF o, lo que es más habitual, en varios dominios. La intervención se determina a partir del análisis y la interpretación de lo que el niño puede, casi puede y quiere hacer. La reevaluación continua garantiza que la intervención siga siendo eficaz para el niño y la familia.
El BCRF, como enfoque no linear del razonamiento clínico, debe diferenciarse de la intervención basada en la evidencia de los ensayos clínicos, que es un enfoque más linear, reduccionista y prescriptivo (Figura 3). Por ejemplo, para mejorar la velocidad de la marcha, se recomienda un período de entrenamiento de marcha con una descarga de peso parcial en un tapis de marcha. Una rizotomía dorsal selectiva es sugerida para mejorar la cinemática de la marcha.23 Otros modelos de tratamiento sugieren que a veces se utilice una combinación de enfoques.24 El BCRF propone que la complejidad de la parálisis cerebral suele requerir componentes, a menudo simultáneos, debido a la complejidad no linear de la PC.
Un aspecto importante del BCRF es que los terapeutas aprendan a identificar y anticipar las relaciones entre los sistemas y cómo repercutirán en el individuo.25 Por ejemplo, un niño con PC espástica unilateral puede descuidar su lado más afectado, lo que lleva a un uso excesivo de su lado menos afectado, que, a su vez, puede limitar el uso potencial de la extremidad más afectada. Determinar el potencial de mejora de la función del brazo y la mano más afectados para tareas unilaterales o bimanuales en función de los objetivos del niño, y decidir las intervenciones más apropiadas, requiere una comprensión de lo que el niño puede hacer, cómo lo hace y la capacidad que tiene para hacerlo, incorporando una interpretación experta de estas observaciones. El uso excesivo del lado menos afectado puede deberse a una falta de conciencia y procesamiento sensorial primario o secundario, falta de capacidad motora por debilidad muscular o espasticidad, falta de motivación del niño, o cualquier combinación de estos factores. Esto influirá en el enfoque de la intervención.
La ciencia de sistemas ofrece una forma de mostrar las interrelaciones y la interconexión de los principales componentes que contribuyen a la complejidad de la PC. El razonamiento clínico aplicado mediante el BCRF determina como las intervenciones pueden aplicarse de forma holística teniendo en cuenta esa complejidad. Este plan de intervención holístico puede abordar varios componentes del sistema simultáneamente para lograr el objetivo deseado.
FORMACIÓN Y RAZONAMIENTO CLÍNICO
La adquisición de conocimientos es un factor crítico en el razonamiento clínico. y favorece un mejor rendimiento del mismo.26 La adquisición del conocimientos y el desarrollo de la pericia en el razonamiento clínico es fundamental para el BCRF e implica que los terapeutas sigan una formación amplia y rigurosa de todas las disciplinas terapéuticas, para que aprendan a compartir un pensamiento y un lenguaje en común, lo que no sólo permite un trabajo interdisciplinario, sino también transdisciplinario.27 Este enfoque del razonamiento clínico lo hace adaptable a todos los escenarios posibles. Este enfoque del razonamiento clínico es particularmente importante en zonas con recursos limitados (Apéndice S2, estudio de caso clínico 2). Trabajando con la complejidad de la pandemia de coronavirus, Klement,28 sugirió que la práctica transdisciplinaria era la forma más eficaz de trabajar gracias a la puesta en común de un marco conceptual. Este tipo de práctica es un componente clave del BCRF.
EL BCRF EN LA PRÁCTICA
Una versión modificada del ciclo de razonamiento clínico originalmente descrito por Levett-Jones et al.29 explica el proceso del razonamiento clínico del BCRF como se muestra en la figura 4. En la fase de recopilación de información del ciclo es en la que el clínico utiliza su conocimiento profundo, por ejemplo, del desarrollo típico del niño, trastornos del movimiento y la neurociencia del control motor para determinar qué impide al niño realizar una tarea con mayor eficacia o aprender una nueva. Basada en torno a los objetivos del niño, esta fase de recogida de información y, sobre todo, su análisis e interpretación, es fundamental para hipotetizar las mejores intervenciones en cada momento.
Los pasos dados por el terapeuta del BCRF para determinar la toma de decisiones clínicas para cada niño no difieren en cómo la mayoría de los terapeutas abordarían esta tarea.9, 24, 30, 31 Las figuras 4 y 5 (véase también el apéndice S1, estudio de caso clínico 1) ilustran cómo aborda el BCRF la resolución de problemas de problemas para el razonamiento clínico. Se hace hincapié en los dominios de actividad y participación, pero también es importante reconocer el dominio de función y estructura corporal de la CIF para determinar qué deficiencias pueden ser susceptibles de un abordaje que repercuta positivamente en múltiples resultados de actividad y participación.
El estudio de caso clínico 1 (Apéndice S1) describe a un niño con parálisis cerebral espástica bilateral, clasificada en el nivel clasificado en el nivel III del Sistema de Clasificación de la Función Motora Gruesa (GMFCS), de 2 años y 6 meses de edad., donde el objetivo es para el niño de ser capaz de jugar independientemente en el suelo mientras está sentado con sus compañeros (dominio de participación); para un informe detallado del estudio del caso clínico véase el Apéndice S1). La intervención se centra en la actividad de pie para promover la actividad del tronco y la transferencia (“dominio de actividad”) para facilitar la práctica del juego sentado (ámbito de la participación) y la capacidad de entrar y salir, de sentarse y levantarse. La herramienta terapéutica de las manos del adulto puede ser una ayuda en este sentido.
Hay que subrayar que el objetivo no puede ser la “normalidad” (es decir tratar de “arreglar al niño”) o seguir la secuencia de desarrollo típica, sino más bien utilizar el BCRF para lograr una comprehensión holística de la relación entre los numerosos factores interrelacionados de los distintos ámbitos de la CIF como base para alcanzar, de forma óptima, el objetivo de un niño o su familia aplicando la ciencia del pensamiento de sistemas y los principios de neurociencia en particular.
El BCRF reconoce que la neuro plasticidad está en el centro del desarrollo.4 La experiencia activa del niño impulsa su desarrollo en todos los ámbitos, con especial intensidad durante los dos primeros años de vida. Esta neuro plasticidad está impulsada por la actividad, la novedad y la práctica significativa. El lactante, en su desarrollo, se ve constantemente desafiado por el entorno y la tarea para ser más competente. Este concepto de plasticidad “experiencia-dependiente” también sustenta el aprendizaje en el niño con parálisis cerebral. Los principios de control motor y aprendizaje se aplican a la práctica de tareas incorporadas en la vida cotidiana como un objetivo alcanzable y motivador, que proporciona la intensidad necesaria para impulsar cambios neuronales, independientemente del entorno en el que en el que vive el niño.
EL BCRF ES APLICABLE A TODAS LAS PERSONAS Y EN TODOS LOS ENTORNOS
El BCRF sitúa al niño y a la familia en el centro; como se ha descrito, tiene la ventaja de ser holístico, basado en la teoría de sistemas, transdisciplinario que puede aplicarse a cualquier niño en cualquier contexto, independientemente de su nivel de clasificación funcional. Esta comprensión permite seleccionar y aplicar las intervenciones disponibles, la tecnología y una serie de dispositivos de ayuda para lograr el objetivo. Esto es extremadamente importante en entornos, donde los terapeutas se enfrentan a una elevada proporción de niños con un funcionamiento en los niveles IV y V del GMFCS, teniendo importantes comorbilidades y otras deficiencias.32 Dado que la mayoría de los niños con parálisis cerebral viven en ingresos bajos y medios, esto es extremadamente relevante.33
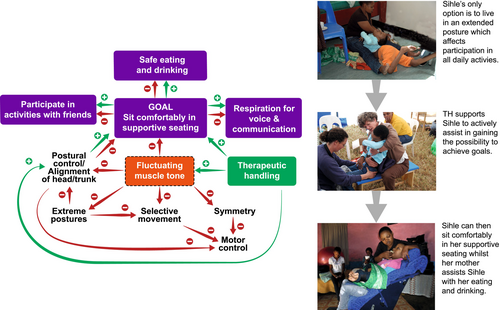
Como se ilustra en el estudio de caso clínico 2 (Apéndice S2), para un joven clasificado en el nivel V del GMFCS, una intervención, habiendo identificado el objetivo de sentarse cómodamente en relacion estrechamente vinculada a los objetivos de seguridad para comer y beber, la participación en actividades comunitarias con amigos y mejora de la respiración para la comunicación mediante la voz. La consecución de este objetivo dependerá de la capacidad del terapeuta para analizar cómo los vínculos causales entre los elementos del subtipo motor (distonía en el contexto de la PC disquinética) impidiendo la capacidad del niño para sentarse cómodamente en un dispositivo de asistencia. Sin acceso a la medicación, cirugía y tecnología, el terapeuta dependerá de sus habilidades terapéuticas, la comprensión del nivel de función y estructura (deficiencias), y su relación con la actividad y la participación para razonar clínicamente cómo alcanzar estos objetivos (Figura 6).
Estos estudios de casos ofrecen una visión del análisis del BCRF, que proporciona a los terapeutas una forma de decidir qué herramientas pueden ser eficaces o no para un niño concreto. Permite a los terapeutas considerar la complejidad del trastorno y combinar intervenciones para proponer un programa terapéutico a medida para cada niño, sea cual fuere su contexto. La integración de las actividades de intervención en rutinas de la vida diaria, es otro elemento clave del BCRF. Esto permite que el tratamiento se transponga sin fisuras a la experiencia vivida del niño y se convierte en una forma de vida.
EL BCRF Y LA INVESTIGACIÓN BASADA EN PRÁCTICA
Como parte de las habilidades de razonamiento clínico exhaustivo (Figura 4 y Apéndices S1 y S2), e integradas en la formación, el terapeuta formado en BCRF considera las evidencias de la investigación a la hora de planificar las intervenciones (Figura 2).
Las publicaciones recientes se han centrado en las pruebas experimentales en forma de revisiones sistemáticas, que sintetizan estudios experimentales en su mayoría ensayos controlados aleatorios. Aunque éstas se han desarrollado con la intención de facilitar a los clínicos la toma de decisiones sobre las opciones de intervención, el sistema de alerta del semáforo es una simplificación excesiva8, 34, 35 debido a la falta de rigor metodológico. Los ensayos controlados aleatorios y las revisiones sistemáticas deben considerarse con cautela para comprender la eficacia de los tratamientos.36, 37
La investigación de un trastorno complejo como la PC, que a menudo requiere una combinación de diferentes ingredientes de intervención según las diferentes personas, es un reto;24, 30, 37 como se sugiere en esta revisión, un enfoque reduccionista o lineal de la intervención es inadecuado para abordar la complejidad del trastorno. Probar un razonamiento clínico basado en un pensamiento de sistemas no lineal, utilizado por el BCRF plantea muchos retos y requiere un enfoque distinto del uso de ensayos controlados aleatorios, como exponen Gough y Shortland.38 Ellos Expusieron la dificultad de tomar decisiones sobre el mejor tratamiento basados en los hallazgos medios de los ensayos clínicos cuando se enfrentan con una persona en particular y se preguntaron si los clínicos se sentirían capaces de prescindir de las directrices proporcionadas por las revisiones sistemáticas y basarse en sus propios conocimientos sobre el paciente y sus preferencias.38 Un cuarto factor a tener en cuenta en la práctica basada en la evidencia es el contexto de la práctica clínica.39, 40 Esto es fundamental de incluirlo porque tiene en cuenta el modo de prestación de los servicios y las limitaciones económicas, aspectos importantes a tener en cuenta en la toma de decisiones relacionadas con la prestación de servicios y los recursos disponibles, especialmente en el contexto familiar, como se destaca en el estudio clínico 2.
EL CAMINO A SEGUIR
Muchos de los principios básicos del BCRF no son nuevos ni únicos y se aplican en la práctica clínica habitual, como los objetivos y la motivación del niño y la familia, fundamentales a la hora de seleccionar las prioridades de tratamiento.24
Los factores más exclusivos del BCRF son: (1) la comprensión de la parálisis cerebral como un trastorno complejo con muchas interacciones no lineales, en el que las mismas limitaciones de actividad pueden deberse a diversas combinaciones desde funciones y estructuras corporales influidas por una serie de factores personales y ambientales;17 y (2) Los cuidados multidisciplinarios y transdisciplinarios son importantes para el tratamiento holístico de cada individuo.
Un cambio en el énfasis de la investigación hacia la práctica basada en la evidencia es esencial para hacer frente a la complejidad de los trastornos del neurodesarrollo y su impacto en la experiencia vivida por el individuo. Es necesario desarrollar formas de medir las intervenciones complejas; Esto puede requerir la aportación de profesionales de la salud no tradicionales, como expertos en ciencia de sistemas modeladores y analistas de datos.41
Esta revisión ofrece una definición y un modelo actuales de Bobath pediátrica recomendada que establece el enfoque dentro de un modelo de ciencia de sistemas. Es complementario y colabora con la práctica clínica habitual.
Una limitación de esta revisión es que no es representativa de todos los profesionales de Bobath. Cada autor tiene más de 30 años de experiencia trabajando en neuro discapacidad con el enfoque Bobath y uno de los autores trabajó con el Dr. y la Sra. Bobath durante 7 años. Los autores ejercen en países de altos y también en países de medio recursos, en tres continentes. Todos han sido, o son actualmente, tutores seniors de Bobath. Esperamos que nuestra experiencia colectiva impulse el desarrollo del BCRF a través de debates globales entre clínicos e investigadores entrenados Bobath-y -no Bobath.
CONCLUSIONES
Esta revisión describe el razonamiento clínico detallado aplicado utilizando el BCRF y explica cómo este enfoque se distingue de otros en el abordaje de los trastornos del neurodesarrollo a través de una perspectiva de teoría de sistemas. Esto es importante en intervenciones que abordan trastornos complejos del neurodesarrollo. El modelo de ciencia de sistemas adoptado por el BCRF proporciona una comprensión y una perspectiva únicas en el manejo de la parálisis cerebral y constituye un marco útil para planificar y aplicar programas de intervención y gestión. Este enfoque requiere usar una evaluación y una investigación basados en la teoría de sistemas.
AGRADECIMIENTOS
Los autores agradecen a los doctores Jill Rodda, Lewis Rosenbloom y Eileen Kinley por su contribución a la revisión del manuscrito y sus valiosos comentarios.
DECLARACIÓN DE DISPONIBILIDAD DE DATOS
La puesta en común de datos no es aplicable a este artículo, ya que no se generaron ni analizaron conjuntos de datos durante el presente estudio.